
Búsqueda
Cuestionario de salud para un Índice de Pobreza Multidimensional

La salud es uno de los aspectos más críticos de la pobreza multidimensional, pero al mismo tiempo es una de las dimensiones más desafiantes en su medición. La relación entre la salud y la pobreza monetaria está claramente establecida en la literatura. De hecho, algunos se refieren a ella como la trampa de salud-pobreza, reconociendo que existe una relación bidireccional entre ambas condiciones.
Salud y pobreza
Por un lado, las personas que viven en pobreza monetaria suelen enfrentar barreras financieras más altas para acceder a servicios de atención médica, incluidos servicios preventivos o curativos. También tienen más probabilidades de enfermarse y sus resultados de salud son peores. Las personas monetariamente pobres tienen una menor esperanza de vida, una mayor prevalencia de enfermedades transmisibles y no transmisibles, y tasas de mortalidad más altas (Canudas–Romo; Dávila–Cervantes & Agudelo–Botero). Por otro lado, la mala salud es una causa importante de pobreza monetaria. Esto se debe al alto costo que enfrentan las personas al buscar atención médica, incluidos pagos directos, transporte y otros pagos informales a los proveedores.
En el contexto de las mediciones del bienestar multidimensional, los indicadores de salud se han incluido como una dimensión de la pobreza. El Índice de Desarrollo Humano (IDH) incluye la salud como una de sus dimensiones, y la esperanza de vida es un indicador común utilizado para medir el desarrollo humano. Además, se han incluido diferentes indicadores para medir la dimensión de la salud en las medidas de pobreza multidimensional, siendo la mortalidad infantil, el acceso a servicios de salud, a seguros de salud, y las condiciones de salud, los indicadores más utilizados.
Empíricamente, la mala salud puede agravar las privaciones en otras dimensiones. Por ejemplo, hay evidencia que sugiere una relación entre un estado de salud deficiente y el rendimiento escolar o el desempeño laboral.
La Agenda 2030 incluye una serie de indicadores relacionados con la salud, que se enmarcan principalmente en los Objetivos de Desarrollo Sostenible (ODS) 2 y 3. El ODS 3, ‘Salud y bienestar’, tiene como objetivo analizar los logros de los países en áreas relacionadas con la salud materna e infantil, así como la prevención de enfermedades transmisibles y no transmisibles, tasas de mortalidad, vacunación, comportamientos de riesgo y cobertura de servicios de atención médica. Aunque algunos de estos indicadores se calculan utilizando encuestas de hogares, en la mayoría de los casos, la información requerida para calcular cada indicador se basa en registros administrativos, datos clínicos o datos de salud nacionales.
¿Qué están haciendo los países para medir la salud en relación con la pobreza?
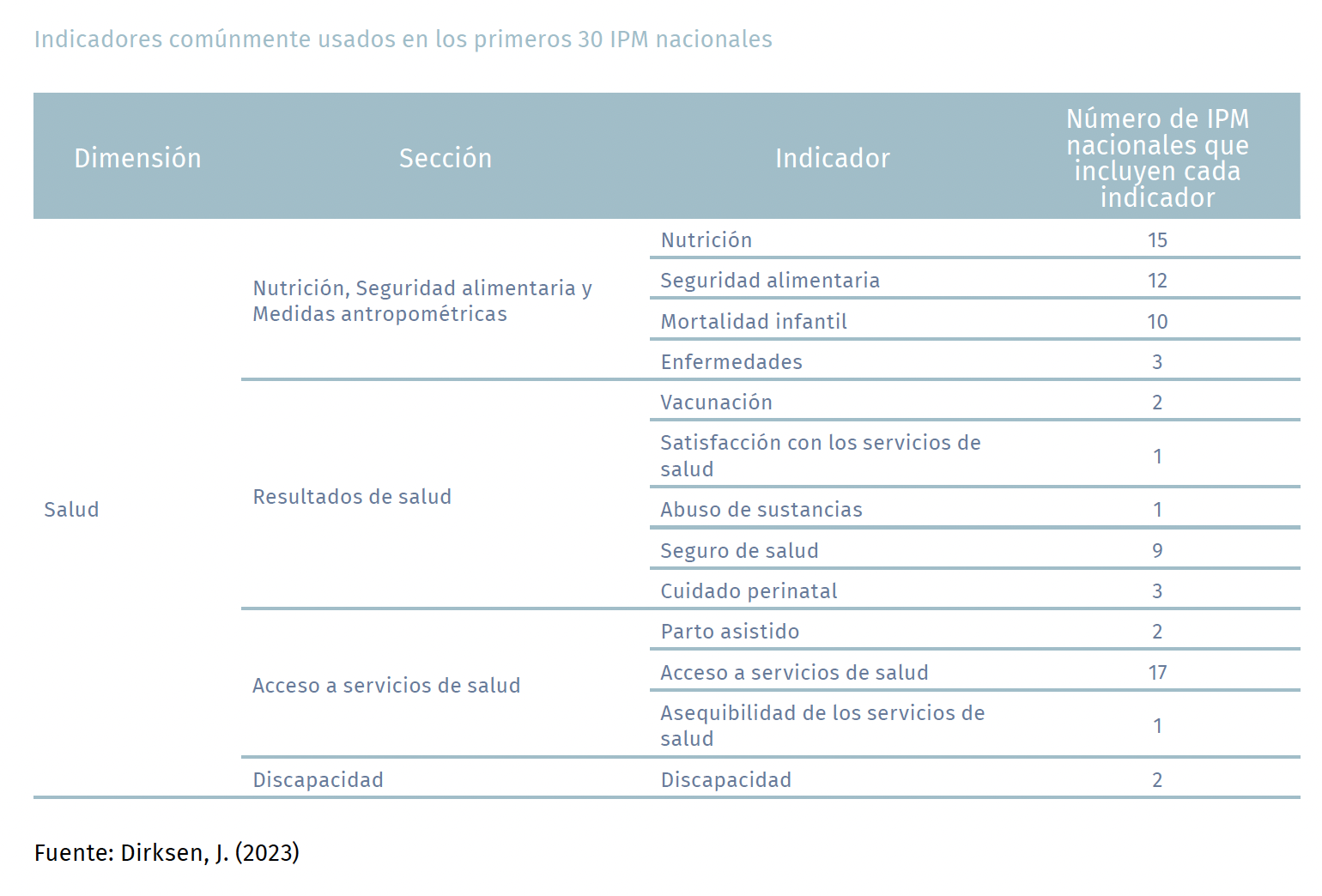
La inclusión de indicadores relacionados con la salud también se observa en los IPM nacionales. Hasta la fecha, más de 40 países tienen IPM oficiales, y todos han incluido la dimensión de la salud.
Considerando los primeros 30 IPM nacionales, los indicadores más comúnmente utilizados son el acceso a servicios de atención médica (17 países), seguido por la nutrición, la seguridad alimentaria, y los seguros de salud. Es importante destacar que países como Ecuador y Belice han incluido el acceso a una fuente limpia de agua y saneamiento como parte de la dimensión de la salud. La principal justificación es que esos indicadores capturan algunos determinantes importantes de la salud.
Consideraciones y desafíos
Es importante tener en cuenta la heterogeneidad de los resultados de salud dentro de un hogar. Por ello, las variables de salud para el cálculo de los indicadores de un IPM deben recopilarse para cada miembro del hogar. Dependiendo del grupo de edad, algunas preguntas podrían no aplicar a algunos de ellos.
Las medidas también deben ser objetivas para evitar problemas de interpretación, ya que los marcos de referencia varían. Por lo tanto, se debe evitar el estado de salud auto-informado o la salud autocalificada, ya que estas preguntas presentan problemas de fiabilidad, tienen altos niveles de error de medición y no pueden usarse para comparar entre contextos o a lo largo del tiempo. Las preguntas subjetivas incluyen la satisfacción con la salud o los servicios, el estado de salud autocalificado o las condiciones crónicas/ mentales auto-informadas, entre otras.
Algunos indicadores con potencial para ser utilizados por los países son aquellos relacionados con los riesgos para la salud, como fumar, el consumo de alcohol o el uso de drogas ilícitas, la actividad física, exámenes para la detección del cáncer, incluso el acceso a la atención médica (preventiva y curativa), el acceso a la atención médica al vivir con enfermedades crónicas, y la distancia a las instalaciones de salud.
Otros indicadores tales como la cobertura de seguros de salud, las escalas de valoración del funcionamiento de los sistemas la salud, la salud mental o el estado de salud auto-informado, presentan importantes problemas metodológicos. Todos estos deben ser considerados cuidadosamente antes de incluirlos en un IPM.
Recomendaciones para medir la salud de manera precisa
Siempre que sea posible, se recomienda que se recopilen medidas objetivas, como biomarcadores. Cuando esto no sea posible, las preguntas deben capturar aspectos relacionados con el acceso efectivo y oportuno a los servicios de salud, así como las barreras que enfrentan las personas para acceder a los servicios, en lugar de si una persona tiene o no una enfermedad.
Por último, las preguntas propuestas son una opción posible si lo que se busca es obtener una medida comparable entre los países, que utilice las encuestas a hogares, y que permita detectar cambios en los indicadores de salud en el tiempo.
Este artículo fue publicado en Dimensiones 16
















